Você Sabia que o Câncer de Pele é o tipo de Câncer mais Frequente no Brasil?
O Câncer de Pele é o mais comum entre os brasileiros e representa cerca de 33% de todos os casos de câncer em nosso país.
Para entendermos o porquê, vamos esclarecer os principais Fatores de Risco Para o Câncer de Pele:
- Ter algum familiar com Câncer de Pele
- Histórico de ter tido muitas queimaduras solares durante a vida
- Ter muitas pintas pelo corpo
- Ter muitas sardas
- Ter a pele clara, que fica vermelha ao se expor ao sol e não se bronzeia
- Já ter tido Câncer de Pele
- Ter mais de 75 anos
Por Que Agendar uma Consulta com a Dra. Taís Bonilha?
Se você tem algum problema de pele, cabelos ou unhas ou simplesmente se precisa de mais informações sobre como cuidar da pele, o Dermatologista é médicomais indicado para realizar um exame completo, entender melhor seu tipo de pele o como cuidar dela adequadamente.

A Dr. Taís Bonilha, atende no bairro da Lapa em São Paulo e tem 20 anos de experiência com doenças de pele, cabelos e unhas.
Opinião de Paciente Verificado(a):
Aqui algumas razões para agendar uma consulta com esta médica especialista em Pele:
- Abordagem Individualizada. Dra. Taís acredita fortemente que cada paciente é único e gosta de entender a fundo o que pode estar por traz da queixa ou sintoma de cada um para poder oferecer um tratamento individualizado. Na consulta ela leva em conta todo o histórico médico do paciente e seu estilo de vida para assim poder oferecer a melhor opção de tratamento para cada um. A pele é o maior órgão do nosso corpo e para examiná-la completamente é necessário tempo e paciência.
- Experiência e Especialização: Com 20 anos atendendo pacientes com problemas de pele, cabelos e unhas a Dra Taís Bonilha segue atualizando-se constantemente. Ela é membro da Sociedade Brasileira de Dermatologia e está sempre em dia com os novos tratamento que surgem nesta área, não só os medicamentosos mas também os estéticos.

Câncer de Pele. Pele clara e com sardas é um fator de risco
Por outro lado, o Câncer de Pele é, até certo ponto, muito simples de ser prevenido e provavelmente você já sabe como. Aqui algumas orientações sobre a Prevenção do Câncer de Pele:

Câncer de Pele. A prevenção está ao alcance de todos
- Use Protetor Solar todos os dias. No Brasil vivemos praticamente o ano todo expostos ao sol, mesmo fora do verão. Muita gente acha que o filtro solar só precisa ser usado na praia ou na piscina. Porém, no nosso dia-a-dia , áreas como rosto, mãos e antebraços ficam expostas à radiação ultravioleta. E não faz diferença se a exposição é na praia ou na cidade , o sol é sempre um fator importante na origem do Câncer de Pele. O uso do filtro solar deve ser diário, mesmo em dias nublados
- Evitar Exposição solar entre 10h e 16h. É neste horário que os raios solares são mais fortes. Evite praticar esportes ao ar livre neste horário e sempre que possível busque uma sobra. Além do uso de filtros solares a proteção diária também pode ser feita com o uso de roupas, chapéus e óculos de sol.
- Observe sua pele. Fique de olho nas manchas e pintas do seu corpo. Qualquer mudança no aspecto de um sinal ou pinta antiga deve ser avaliada. Surgimentos de novas manchas em áreas expostas também
- Roupas com Proteção UV. São roupas fabricadas com um tecido especial que aumentam bastante a proteção solar em relação a tecidos comuns. São uma ótima opção para proteger-se na praia, na piscina, durante esportes e outras atividades ao ar livre.
- Visite um Dermatologista Regularmente. Principalmente se você ou algum familiar já teve um câncer de pele. No caso de pessoas de pele mais clara, olhos azuis ou verdes, cabelos loiros ou ruivos a prevenção é ainda mais importante.

Queimadura solar. Para prevenir, use diariamente o Filtro Solar.
Existem 3 tipos de Câncer de Pele Mais Comuns:
Nem todo Câncer de Pele é igual. Saiba quais os principais tipos:
- Carcinoma Basocelular. Conhecido também como CBC , este é o tipo mais comum de todos. Tem crescimento lento. No início é uma pápula (bolinha) cor da pele e brilhante. Pode iniciar-se também como uma mancha avermelhada e que “nunca cicatriza”. Ocorre principalmente em face, pescoço e orelha , que são as áreas da pele que ficam expostas todos os dias ao sol, mesmo na cidade. Não costuma espalhar-se pelo corpo ( metástase).
- Carcinoma Espinocelular (ou CEC). É o segundo tipo mais comum de Cânce de Pele e também aparece mais nas áreas da pele que ficam expostas ao sol no nosso dia-a-dia. Diferente do CBC, o CEC é mais agressivo e com o tempo pode espalhar-se para outras áreas do corpo, se não for tratado ( metástase). O crescimento não é tão lento quanto no caso do CBC. Apresenta-se como pequenas feridas na pele que não cicatrizam ou asperezas na superfície da pele, que sangram com facilidade.
- Melanoma. É o tipo mais agressivo de Câncer de Pele porem, é o mais raro. Pode ter evolução rápida e espalhar metástases para linfonodos, pulmão e fígado.
Todo ano a Sociedade Brasileira de Dermatologia realiza uma Campanha Nacional de Prevenção ao Câncer de Pele, é o Dezembro Laranja.

Dezembro Laranja. O Dermatologista tem papel importante no diagnóstico precoce do Câncer de Pele
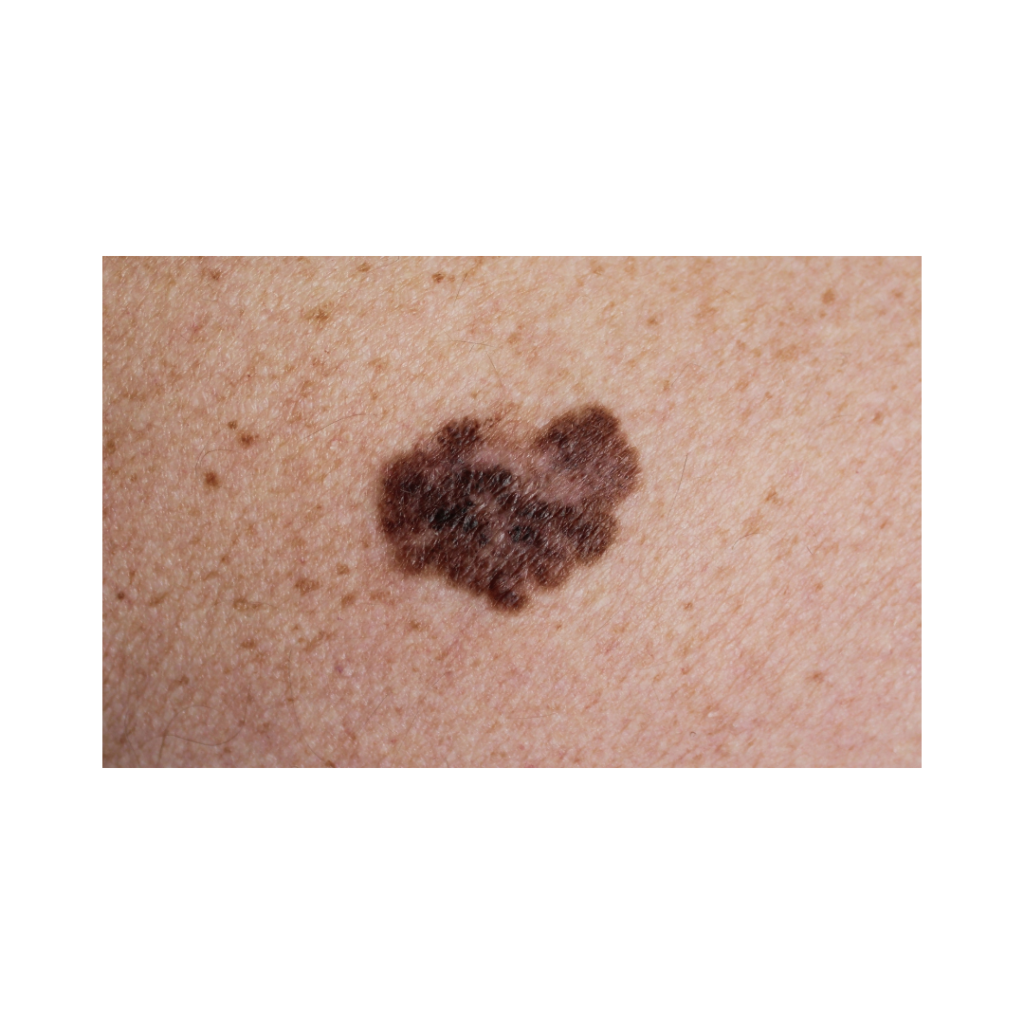
Melanoma. É o câncer de pele mais letal. O diagnóstico precoce é primordial!
Sendo o Melanoma o Câncer de Pele mais grave e sendo a pele um órgão de fácil observação pelo próprio paciente ou por seus familiares, fica mais prático examinas uma ou mais pintas e suspeitar quando alguma merece ser avaliada pelo Dermatologista para descartar Câncer de Pele. Assim como existe o Auto-Exame no câncer de mama, na Dermatologia temos o ABCDE do Câncer de Pele/Melanoma.
ABCDE do melanoma: Como identificar sinais de alerta.
O melanoma pode ser identificado precocemente observando as mudanças em pintas ou manchas na pele. O método ABCDE ajuda a reconhecer sinais suspeitos:
• A – Assimetria: Uma metade da pinta é diferente da outra.
• B – Bordas: Bordas irregulares, dentadas ou mal definidas.
• C – Cor: Presença de várias cores ou tonalidades na mesma pinta (preto, marrom, vermelho, azul).
• D – Diâmetro: Pintas maiores que 6 mm (tamanho de uma borracha de lápis).
• E – Evolução: Qualquer mudança no tamanho, forma, cor ou sintomas, como coceira ou sangramento.
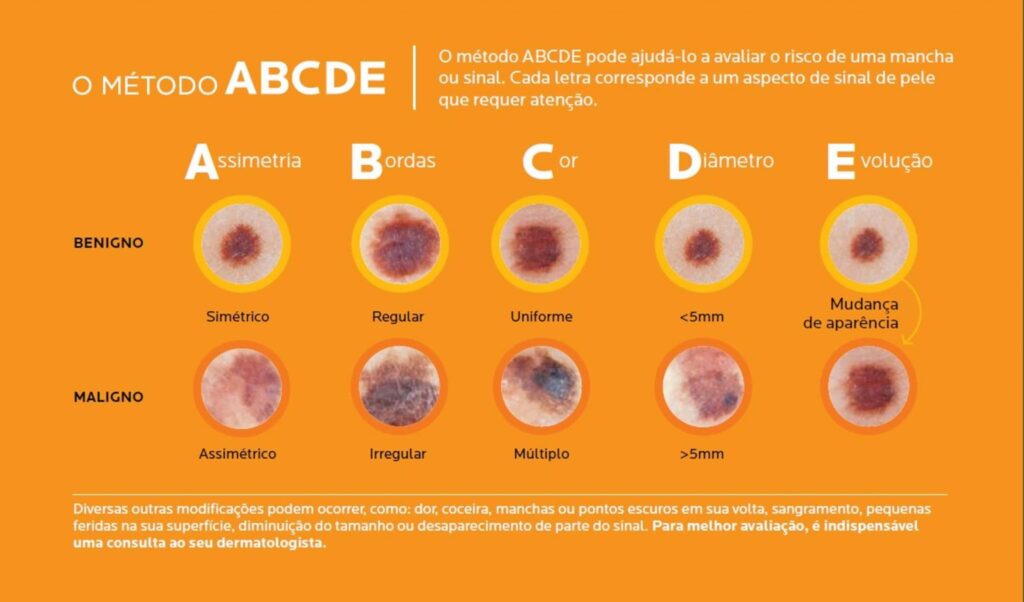
ABCDE do Câncer de Pele.
Fonte: http://gbm.org.br
Nem todo Câncer de Pele está relacionado à exposição solar como os três acima citados. Existem outros tipos que, apesar de serem mais raros, são igualmente importantes:
1. Carcinoma de Células de Merkel ( merkeloma )
O carcinoma de células de Merkel é um tipo raro e agressivo de câncer de pele. Ele costuma surgir como um nódulo ou caroço indolor, avermelhado ou arroxeado, que cresce rapidamente. Aparece principalmente em áreas expostas ao sol, como rosto, pescoço e braços, e afeta mais frequentemente pessoas acima de 50 anos ou com o sistema imunológico comprometido.
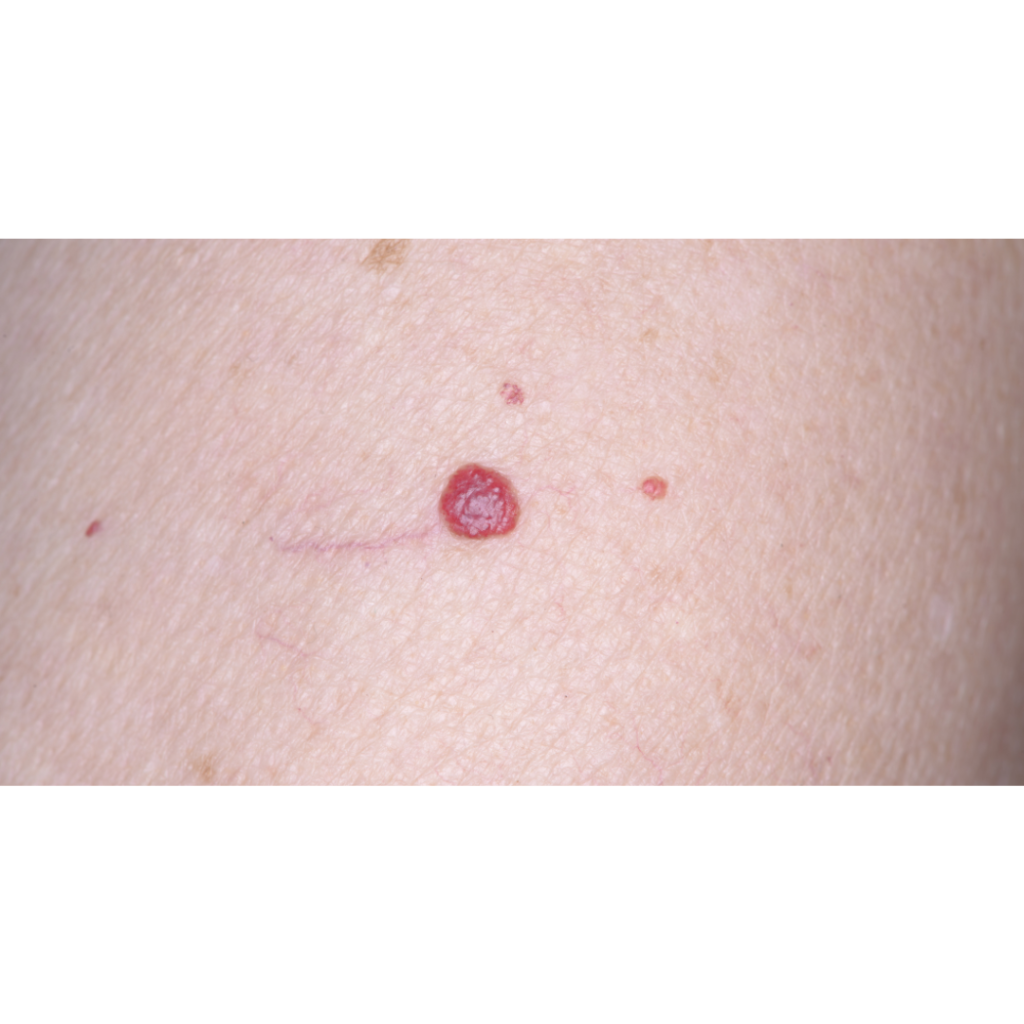
O Carcinoma de Células de Merkel é um Câncer de Pele raro.
2. Sacomas
Os Sarcomas Cutâneos são tumores malignos que se desenvolvem diretamente na pele ou no tecido subcutâneo. Eles podem surgir em qualquer parte do corpo, mas frequentemente afetam extremidades, como braços e pernas. Esses tumores são classificados com base no tipo de célula afetada. Alguns exemplos incluem:
• Dermatofibrossarcoma protuberante (DFSP): É o sarcoma cutâneo mais comum. Cresce lentamente e geralmente se apresenta como um nódulo firme e indolor, muitas vezes confundido com um cisto ou uma cicatriz. Embora seja localmente agressivo, raramente causa metástases.
• Angiossarcoma: Um tipo mais agressivo que se origina nos vasos sanguíneos. Pode aparecer como uma lesão avermelhada ou arroxeada, semelhante a um hematoma, e costuma afetar o couro cabeludo ou rosto de idosos.
• Sarcoma de Kaposi (SK): Associado ao vírus do herpes humano tipo 8 (HHV-8), é mais comum em pessoas imunossuprimidas. Antes das atuais terapia antivirais contra o HIV, era frequente que o paciente com AIDS, desenvolvesse o SK. Atualmente, com o avanço do tratamento e controle da doença, esta associação é mais rara. Um exemplo de representação da doença pode ser vista no filme Philadelfia, de 1993, no qual o personagem vivido pelo ator Tom Hanks apresenta o Sarcoma de Kaposi.
Sinais e Sintomas: Os sarcomas cutâneos podem variar em aparência, mas é importante estar atento aos seguintes sinais:
• Nódulos firmes e indolores na pele ou tecido subcutâneo;
• Lesões que aumentam de tamanho com o tempo;
• Manchas ou áreas avermelhadas, arroxeadas ou escuras na pele;
• Feridas que não cicatrizam ou sangram com facilidade.
Fatores de Risco: Embora muitos casos de Sarcoma cutâneo ocorram sem causa aparente, alguns fatores de risco incluem:
• Histórico de trauma ou cicatriz na área afetada;
• Exposição a radiação ou substâncias químicas;
• Sistema imunológico enfraquecido, como em pacientes transplantados ou com HIV.
Diagnóstico e Tratamento: O diagnóstico é confirmado por meio de biópsia, onde a amostra de tecido é analisada em laboratório. O tratamento varia de acordo com o tipo e estágio do sarcoma, mas pode incluir:
• Cirurgia: A principal abordagem, com remoção completa do tumor e margens saudáveis.
• Radioterapia: Indicada para reduzir o tumor antes da cirurgia ou eliminar células residuais.
• Quimioterapia: Geralmente usada em casos mais avançados ou metastáticos.
• Terapias direcionadas: Como no caso do sarcoma de Kaposi, que pode ser tratado com medicamentos antivirais e imunoterapia.
Atenção aos sinais: Embora raros, os sarcomas cutâneos podem ser graves, especialmente se não forem tratados precocemente. Qualquer nódulo ou lesão que não cicatrize ou apresente crescimento deve ser avaliado por um dermatologista ou oncologista.

Tom Hanks em Philadelphia. No início da epidemia de HIV era comum os pacientes desenvolverem Sarcoma de Kaposi, um câncer de pele associado à imunodepressão.
3. Linfomas Cutâneos:
São uma forma rara de Câncer de Pele. Esses cânceres são originados nos linfócitos, um tipo de célula do sistema imunológico, e afetam principalmente a pele, embora possam se estender a outros órgãos.
Os linfomas cutâneos são um subtipo dos Linfomas Não-Hodgkin, sendo classificados conforme o tipo de linfócito afetado:
• Linfócitos T: Representam cerca de 75% dos casos de linfomas cutâneos. Um exemplo comum é a Micose Fungóide, que pode causar manchas ou placas vermelhas e descamativas, muitas vezes confundidas com eczema ou psoríase.
• Linfócitos B: São menos frequentes e podem se apresentar como nódulos ou lesões na pele, geralmente indolores.
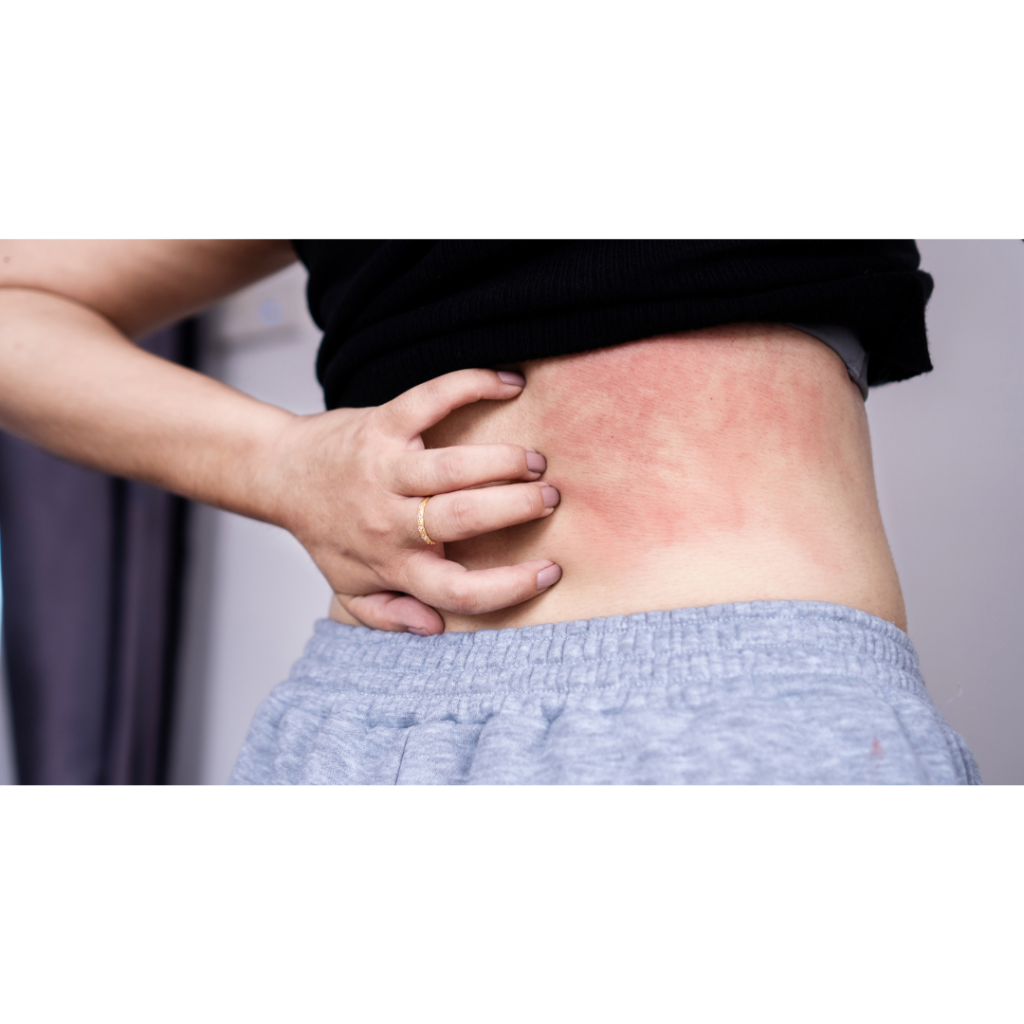
O Linfoma Cutâneo pode ser confundido com uma alergia de pele ( dermatite).
Sinais e Sintomas: Os linfomas cutâneos podem se manifestar de formas variadas, dependendo do subtipo e da extensão da doença. Entre os sinais mais comuns estão:
• Manchas vermelhas ou marrons que não cicatrizam;
• Placas ou lesões espessas e descamativas;
• Nódulos ou caroços indolores na pele;
• Coceira intensa em alguns casos.
Fatores de Risco: Embora a causa exata dos linfomas cutâneos seja desconhecida, alguns fatores podem aumentar o risco:
• Idade avançada;
• Sistema imunológico comprometido;
• Exposição a certas substâncias químicas ou infecções virais, como o HTLV-1.
Diagnóstico e Tratamento: O diagnóstico é feito por meio de biópsia da pele, onde a lesão é analisada em laboratório para confirmar o tipo de linfoma. O tratamento varia de acordo com o subtipo e a extensão da doença, podendo incluir:
• Fototerapia (tratamento com luz ultravioleta);
• Medicamentos tópicos ou orais;
• Radioterapia em áreas localizadas;
• Quimioterapia ou imunoterapia para casos mais avançados.
Por que prestar atenção?
Apesar de serem raros, os linfomas cutâneos podem ser confundidos com doenças de pele comuns, o que pode atrasar o diagnóstico. Se você notar alterações persistentes na pele, como manchas, nódulos ou coceira inexplicável, é importante procurar um dermatologista para avaliação.
Cuidar da saúde da pele vai além da proteção solar; envolve também estar atento a sinais incomuns e buscar orientação médica sempre que necessário.
4. Metástases
As metástases em pele são um tipo de manifestação secundária de cânceres que começaram em outros órgãos do corpo. Embora sejam relativamente raras, elas representam cerca de 2% a 10% de todos os casos de metástases em pacientes com câncer. Essas lesões podem ser os primeiros sinais de um câncer avançado ou surgir em estágios mais tardios da doença.
Metástases em pele ocorrem quando células cancerígenas de um tumor primário viajam pela corrente sanguínea ou sistema linfático e se instalam na pele ou tecido subcutâneo. Qualquer tipo de câncer pode causar metástases cutâneas, mas os mais frequentes incluem:
• Em homens: Câncer de pulmão, colorretal .
• Em mulheres: Câncer de mama, pulmão e colorretal.
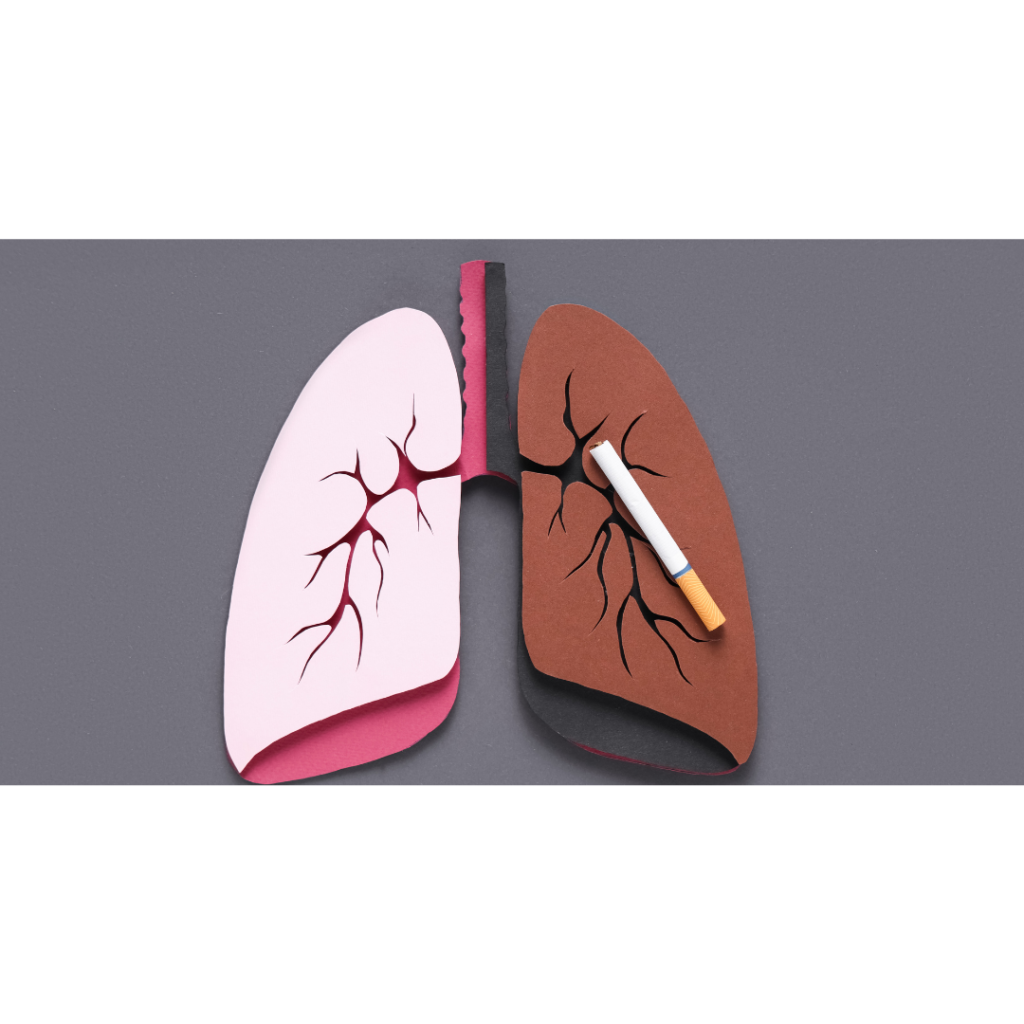
Câncer de Pulmão. Pode ocorrer metástase na pele
Como aparecem as Metástases na pele?
As metástases cutâneas podem se apresentar de várias formas, dependendo do tipo de tumor primário. Alguns padrões comuns incluem:
• Nódulos: Lesões firmes, indolores, de coloração avermelhada, roxa ou do tom da pele, que crescem rapidamente.
• Placas ou massas: Áreas endurecidas, elevadas, que podem ser confundidas com cicatrizes ou infecções.
• Úlceras: Feridas abertas que não cicatrizam, podendo estar associadas a dor ou sangramento.
• Lesões inflamatórias: Vermelhidão difusa e dolorosa, frequentemente associada a câncer de mama inflamatório.
Essas lesões podem surgir próximas ao tumor primário ou à distância, dependendo da via de disseminação.

Câncer de Mama. Quando ocorre metástase em pele, indica doença avançada.
Diagnóstico: O diagnóstico é feito por meio de biópsia da pele, que confirma a presença de células cancerígenas e ajuda a identificar o tipo de tumor primário. Em alguns casos, exames complementares, como tomografia ou PET scan, podem ser necessários para avaliar a extensão da doença.
Prognóstico e Tratamento: As metástases cutâneas geralmente indicam um câncer em estágio avançado, e o tratamento é direcionado para controle dos sintomas e qualidade de vida. As abordagens podem incluir:
• Tratamento sistêmico: Quimioterapia, imunoterapia ou terapias-alvo para controlar o câncer de base.
• Radioterapia: Para aliviar sintomas localizados, como dor ou sangramento.
• Cuidados paliativos: Foco no controle de sintomas e bem-estar do paciente.
A importância de reconhecer as lesões
As metástases cutâneas, embora raras, são sinais importantes de que o câncer está se espalhando e devem ser avaliadas rapidamente. Se você tem histórico de câncer e notar lesões novas na pele, como nódulos ou feridas que não cicatrizam, procure orientação médica.
Manter o acompanhamento regular com a equipe de saúde é fundamental para identificar alterações precocemente e garantir o melhor manejo possível.
Tumores Ungueais; pouco falados mas muito importantes !
As unhas são consideradas como um Anexo da Pele porque ambas têm uma origem comum. As unhas são formadas por células da epiderme e crescem a partir da Matriz Ungueal, que está localizada abaixo da pele na “base” das unhas.
As unhas não são apenas estruturas meramente estéticas; elas desempenham um papel importante na proteção dos dedos e podem ser indicadores de saúde.
Alterações na aparência ou no formato das unhas podem revelar problemas de saúde, incluindo a presença de tumores ungueais.
Embora nem todas as alterações ungueais indiquem algo grave, é essencial estar atento, pois alguns tumores podem ser malignos.
O que são Tumores Ungueais?
Tumores ungueais são crescimentos anormais de tecido que surgem na matriz ungueal (onde a unha é formada), no leito ungueal (área sob a unha) ou nos tecidos ao redor. Esses tumores podem ser benignos (não cancerosos) ou malignos (cancerosos).
Tipos de Tumores Ungueais:
1. Tumores Benignos
Tumores benignos são os mais comuns e geralmente não oferecem risco à vida, mas podem causar desconforto ou deformidade na unha.
Exemplos:
• Onicomatricoma: Tumor benigno e raro da unha que se origina da matriz ungueal. tem crescimento lento e tendência a ser assintomático . Pode ser confundido como onicomicose ( micose de unhas) , que é bem frequente na população geral. O tratamento é cirurgico.
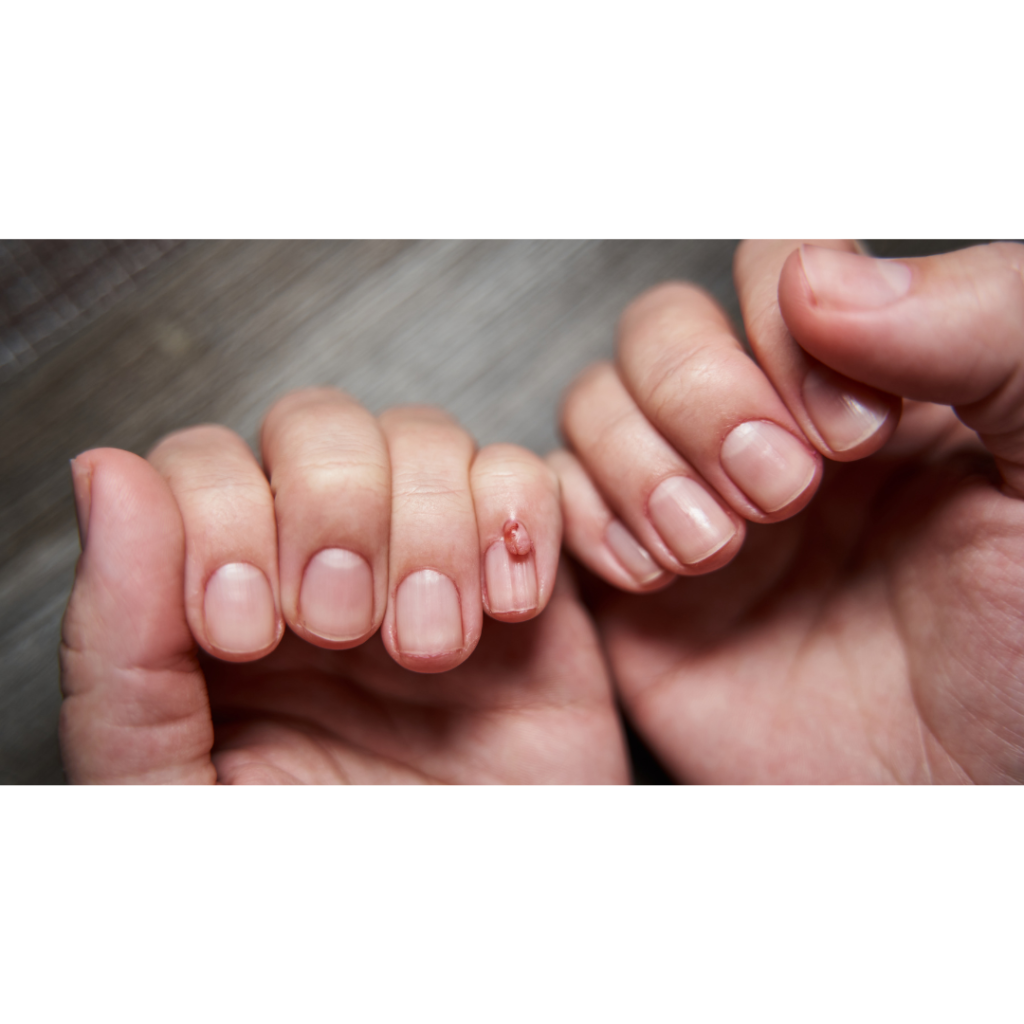
• Granuloma Piogênico: Lesão vascular que surge frequentemente após um trauma. Muito frequente após sessões de manicure, tão comuns na rotina da mulher brasileira. Aparece como um crescimento vermelho e sangrante ao redor ou sob a unha. O tratamento pode ser uma “simples” cauterização da lesão.

O Granuloma Piogênico é um tumor ungueal benigno e bem frequente geralmente aparece após algum “trauma” na cutícula.
• Cisto Mixoide: Pequeno cisto cheio de líquido que se forma próximo à unha. Pode causar deformidades na unha e dores. Tratamento: Drenagem ou remoção cirúrgica.
2. Tumores Malignos
Embora mais raros, tumores malignos nas unhas devem ser tratados com urgência devido ao risco de disseminação.
• Melanoma Ungueal: Tipo mais perigoso de câncer nas unhas. Aparece como uma linha ou mancha escura na unha (melanoníquia), que pode se alargar com o tempo. Outros sinais incluem deformidade na unha ou sangramento. O tratamento geralmente requer uma cirurgia para remoção do tumor, podendo incluir amputação parcial do dedo em casos avançados.
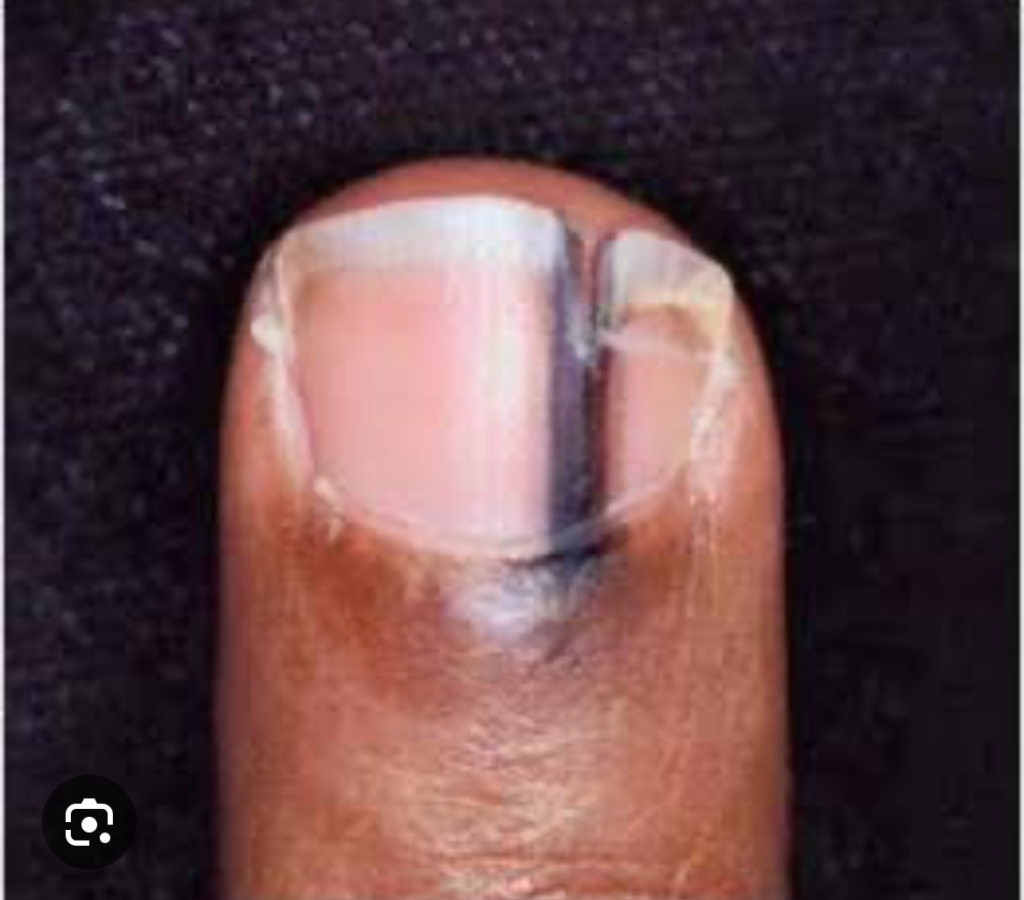
Melanoma Ungueal . É raro porem grave .
• Carcinoma Espinocelular: Segundo tipo de câncer mais comum nas unhas. Pode estar associado ao vírus HPV . Os sinais e sintomas incluem lesões dolorosas ou ulceradas ao redor ou sob a unha. Assim como nos outros exemplos, o tratamento é cirúrgico.
Saiba Mais:
